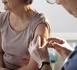
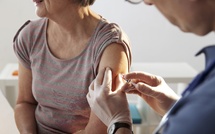
A l’occasion de cette journée, SOS hépatites, avec ses partenaires (les laboratoires Bristol-Myers Squibb et Roche), se mobilise pour venir à la rencontre des populations les plus à risque d’être porteuses du virus des hépatites B et C, et les inciter à se faire dépister. A partir du mois de mai, des rendez-vous de dépistage gratuit (une simple prise de sang) seront organisés partout en France et notamment en Ile-de-France, où la prévalence des hépatites B et C est supérieure à celle de la moyenne française (0,80% contre 0,65% pour le VHB, 1,09% contre 0,84% pour le VHC). Pour plus d’information, deux sites internet : www.hepbinfo.fr ou www.soshepatites.org.
Le 19 mai est également la journée de lancement des rencontres nationales VHC « Mieux vivre avec une hépatite C », co-organisées par SOS hépatites et AIDES, qui se dérouleront à Paris du 7 au 10 octobre 2010. Vingt ans après les premiers Etats généraux « Vivre avec le sida », 150 personnes séropositives au virus de l’hépatite C ou co-infectées VHC-VIH vont pouvoir prendre la parole, échanger et faire entendre leurs revendications concernant leurs droits et leurs difficultés.
SOS hépatites lance sa campagne d’incitation au dépistage
Les actions d’information
Des actions de sensibilisation
Les bénévoles de SOS hépatites se mobilisent tout au long du mois de mai pour informer et proposer un dépistage des hépatites virales. Des stands d’information se tiendront dans l’ensemble des régions dans lesquelles est présente l’association pour sensibiliser le public aux enjeux des hépatites virales en France, notamment à la vaccination contre le virus de l’hépatite B.
Des actions de dépistage
Parce qu’une personne infectée sur deux par une hépatite virale B ou C ignore son infection, SOS hépatites organise cette année en partenariat avec des médecins et des infirmières issus des CDAG et des CIDDIST, des actions d’information, d’incitation et d’accompagnement au dépistage des hépatites dans de nombreuses villes en France métropolitaine et en Guadeloupe.
A Amiens, par exemple, une action est conjointement menée avec les médecins et infirmières du Centre de Prévention des Maladies Transmissibles (CPMT) et du service hépato-gastro-entérologie du CHU d’Amiens, en partenariat avec SOS hépatites. Des consultations de dépistage des hépatites virales B et C seront externalisées au sein d’un centre médicosocial situé dans un quartier populaire de la ville, où les habitants sont économiquement et socialement défavorisés. Le prélèvement et la remise de résultat se dérouleront dans le même lieu et avec les mêmes professionnels, à une semaine d’intervalle. Des actions similaires se dérouleront également à Angers, Béziers, Calais, Charleville-Mézières, Marie Galante, Nantes, Saint-Etienne…
La pertinence et l’originalité de la démarche résident dans le fait que :
- Ce projet réunit à la fois des bénévoles d’une association de patients et des professionnels du champ médicosocial ;
- Cette action tend à favoriser l’accès aux soins de personnes souvent précaires ou mal informées.
Des besoins importants, une attente forte
En France, 393 000 tests de dépistage du virus de l’hépatite C sont réalisés chaque année alors que 5 millions de tests de dépistage du VIH/sida sont pratiqués. Environ 100 000 personnes contaminées par une hépatite C ignorent leur infection (50 000 pour les personnes infectées par le VIH). Les contaminations aux virus des hépatites virales B et C tuent environ 4 000 personnes sur le territoire. C’est dix fois plus que le sida aujourd’hui ! Il y a urgence à réagir. Les bénévoles de SOS hépatites exigent des engagements proportionnellement aussi forts pour les hépatites.
La situation épidémiologique en France
Les hépatites virales sont mal connues du grand public. Combien en existe-il ? Comment se contamine-t-on ? Y a-t-il des traitements ? Ces infections sont-elles graves, mortelles ? Peut-on en guérir ? Autant de questions auxquelles peu de gens savent répondre, y compris chez les professionnels de santé.
Pourcentage et nombre de personnes infectées dans la population française
Le virus de l’hépatite C est 10 fois plus infectieux que le virus du VIH. Celui de l’hépatite B l’est 100 fois plus. Il n’est donc pas surprenant de constater qu’en France 232 000 personnes sont infectées par une hépatite C chronique et 280 000 par une hépatite B chronique. C’est 3 fois plus que le nombre de personnes séropositives au VIH/sida et ensemble, cela représente une population supérieure au nombre d’habitants de communes comme Lyon par exemple. Pour garder la même image, cette infection équivaut à des villes comme Nantes dont tous les habitants seraient contaminés par une hépatite B chronique ou comme Bordeaux pour l’hépatite C.
Nombre de nouvelles infections annuelles
Cette tendance ne devrait pas s’inverser dans les prochaines années puisqu’il y a encore en France chaque année 2 600 nouvelles infections au virus de l’hépatite B et jusqu’à 4 400 au virus de l’hépatite C.
Connaissance du statut sérologique
Des mesures incitatives telles que le remboursement à 100% du dépistage du virus de l’hépatite C en 1993 et le premier plan national de lutte contre l’hépatite C en 1999 ont permis d’augmenter le taux de connaissance du statut sérologique dans la population française.
Cependant, les objectifs qui étaient visés à la fin de ce premier plan en 2002 sont encore loin d’être atteints en 2010 puisqu’une personne infectée sur deux ignore qu’elle est contaminée par le virus de l’hépatite B ou de l’hépatite C (55% pour le VHB, 43% pour le VHC). Au total, ce sont 100 000 pour la C et 150 000 personnes pour la B qui ignorent qu’elles sont infectées par une hépatite virale, ce qui représente une ville telle que Grenoble pour l’hépatite B ou Nancy pour l’hépatite C.
De plus, le nombre de découvertes fortuites (à l’occasion d’un bilan de santé, d’un examen médical, d’un don de sang ou d’organe) a augmenté ces dernières années, passant de 46 à 57% alors que le nombre de tests de dépistage de l’hépatite C a baissé de 15% depuis 2005. Le dépistage trop tardif des hépatites prive de chance de guérison ! Le dépistage doit être une priorité.
Le 19 mai est également la journée de lancement des rencontres nationales VHC « Mieux vivre avec une hépatite C », co-organisées par SOS hépatites et AIDES, qui se dérouleront à Paris du 7 au 10 octobre 2010. Vingt ans après les premiers Etats généraux « Vivre avec le sida », 150 personnes séropositives au virus de l’hépatite C ou co-infectées VHC-VIH vont pouvoir prendre la parole, échanger et faire entendre leurs revendications concernant leurs droits et leurs difficultés.
SOS hépatites lance sa campagne d’incitation au dépistage
Les actions d’information
Des actions de sensibilisation
Les bénévoles de SOS hépatites se mobilisent tout au long du mois de mai pour informer et proposer un dépistage des hépatites virales. Des stands d’information se tiendront dans l’ensemble des régions dans lesquelles est présente l’association pour sensibiliser le public aux enjeux des hépatites virales en France, notamment à la vaccination contre le virus de l’hépatite B.
Des actions de dépistage
Parce qu’une personne infectée sur deux par une hépatite virale B ou C ignore son infection, SOS hépatites organise cette année en partenariat avec des médecins et des infirmières issus des CDAG et des CIDDIST, des actions d’information, d’incitation et d’accompagnement au dépistage des hépatites dans de nombreuses villes en France métropolitaine et en Guadeloupe.
A Amiens, par exemple, une action est conjointement menée avec les médecins et infirmières du Centre de Prévention des Maladies Transmissibles (CPMT) et du service hépato-gastro-entérologie du CHU d’Amiens, en partenariat avec SOS hépatites. Des consultations de dépistage des hépatites virales B et C seront externalisées au sein d’un centre médicosocial situé dans un quartier populaire de la ville, où les habitants sont économiquement et socialement défavorisés. Le prélèvement et la remise de résultat se dérouleront dans le même lieu et avec les mêmes professionnels, à une semaine d’intervalle. Des actions similaires se dérouleront également à Angers, Béziers, Calais, Charleville-Mézières, Marie Galante, Nantes, Saint-Etienne…
La pertinence et l’originalité de la démarche résident dans le fait que :
- Ce projet réunit à la fois des bénévoles d’une association de patients et des professionnels du champ médicosocial ;
- Cette action tend à favoriser l’accès aux soins de personnes souvent précaires ou mal informées.
Des besoins importants, une attente forte
En France, 393 000 tests de dépistage du virus de l’hépatite C sont réalisés chaque année alors que 5 millions de tests de dépistage du VIH/sida sont pratiqués. Environ 100 000 personnes contaminées par une hépatite C ignorent leur infection (50 000 pour les personnes infectées par le VIH). Les contaminations aux virus des hépatites virales B et C tuent environ 4 000 personnes sur le territoire. C’est dix fois plus que le sida aujourd’hui ! Il y a urgence à réagir. Les bénévoles de SOS hépatites exigent des engagements proportionnellement aussi forts pour les hépatites.
La situation épidémiologique en France
Les hépatites virales sont mal connues du grand public. Combien en existe-il ? Comment se contamine-t-on ? Y a-t-il des traitements ? Ces infections sont-elles graves, mortelles ? Peut-on en guérir ? Autant de questions auxquelles peu de gens savent répondre, y compris chez les professionnels de santé.
Pourcentage et nombre de personnes infectées dans la population française
Le virus de l’hépatite C est 10 fois plus infectieux que le virus du VIH. Celui de l’hépatite B l’est 100 fois plus. Il n’est donc pas surprenant de constater qu’en France 232 000 personnes sont infectées par une hépatite C chronique et 280 000 par une hépatite B chronique. C’est 3 fois plus que le nombre de personnes séropositives au VIH/sida et ensemble, cela représente une population supérieure au nombre d’habitants de communes comme Lyon par exemple. Pour garder la même image, cette infection équivaut à des villes comme Nantes dont tous les habitants seraient contaminés par une hépatite B chronique ou comme Bordeaux pour l’hépatite C.
Nombre de nouvelles infections annuelles
Cette tendance ne devrait pas s’inverser dans les prochaines années puisqu’il y a encore en France chaque année 2 600 nouvelles infections au virus de l’hépatite B et jusqu’à 4 400 au virus de l’hépatite C.
Connaissance du statut sérologique
Des mesures incitatives telles que le remboursement à 100% du dépistage du virus de l’hépatite C en 1993 et le premier plan national de lutte contre l’hépatite C en 1999 ont permis d’augmenter le taux de connaissance du statut sérologique dans la population française.
Cependant, les objectifs qui étaient visés à la fin de ce premier plan en 2002 sont encore loin d’être atteints en 2010 puisqu’une personne infectée sur deux ignore qu’elle est contaminée par le virus de l’hépatite B ou de l’hépatite C (55% pour le VHB, 43% pour le VHC). Au total, ce sont 100 000 pour la C et 150 000 personnes pour la B qui ignorent qu’elles sont infectées par une hépatite virale, ce qui représente une ville telle que Grenoble pour l’hépatite B ou Nancy pour l’hépatite C.
De plus, le nombre de découvertes fortuites (à l’occasion d’un bilan de santé, d’un examen médical, d’un don de sang ou d’organe) a augmenté ces dernières années, passant de 46 à 57% alors que le nombre de tests de dépistage de l’hépatite C a baissé de 15% depuis 2005. Le dépistage trop tardif des hépatites prive de chance de guérison ! Le dépistage doit être une priorité.
Hépatite B : l’essentiel
L’hépatite B en chiffres
L’hépatite B est l’infection sexuellement transmissible (IST) la plus répandue sur la planète et la plus meurtrière : 2 milliards d’individus, soit un tiers de la population mondiale, ont déjà été en contact avec le virus. 350 millions de personnes sont atteintes d’une hépatite B chronique. Le virus de l’hépatite B est la deuxième cause de cancer dans le monde après le tabac : il provoque 2 millions de décès par an.
En France, la situation n’est pas moins préoccupante : près de 3 200 000 personnes ont été infectées et 280 000 ont une infection chronique au virus de l’hépatite B. Ce virus est particulièrement transmissible. On sait le prévenir mais non le guérir, puisque l’organisme ne peut totalement l’éliminer. Il est responsable de cirrhoses et de cancers du foie. Chaque année, 2 600 personnes sont nouvellement contaminées par le virus de l’hépatite B et 1 300 personnes décèdent de leur infection. Les principales causes des contaminations sont les relations sexuelles non protégées (36%), les séjours dans les pays endémiques (20%), les soins invasifs (10%), l’entourage familiale (8%).
L’évolution de la maladie
L’organisme va éradiquer le virus spontanément six mois après l’infection dans la majorité des cas (90% des infections). On parle alors de guérison spontanée, puisque l’organisme a éliminé le virus sans traitement médicamenteux. Cependant, chez près d’une personne sur dix, cette hépatite B aiguë va persister et évoluer vers une hépatite B chronique.
L'hépatite B aiguë est le plus souvent asymptomatique, ou provoque des symptômes évoquant une fièvre ou un état grippal (perte d'appétit, troubles digestifs, nausées, vomissements, fatigue…) ou une inflammation du foie (jaunisse, urines foncées, selles décolorées).
Il est quasiment impossible de guérir d'une hépatite B chronique, ce qui implique la poursuite des traitements à vie. Il existe actuellement 4 molécules qui permettent de stabiliser les 2/3 des patients et de stopper la progression de la maladie, ce qui évite les complications. Dans les prochaines années, de nouvelles molécules devraient encore améliorer les chances de succès tout en diminuant les effets secondaires et la durée des traitements.
L’impact de la maladie
Les effets de la maladie et des traitements (fatigue, anxiété, épisodes dépressifs, troubles du sommeil, de la concentration ou de la mémoire…) peuvent être très gênants pour les patients et avoir un impact plus ou moins important dans leur vie professionnelle, sociale, relationnelle, affective, sexuelle, sur leur santé physique ou leur bien-être psychologique. Etre aidé et accompagné par son entourage, par des travailleurs sociaux, des patients et des médecins peut s’avérer indispensable pour réajuster les projets familiaux et professionnels, ou simplement éviter les arrêts de traitement du fait d’effets secondaires trop importants.
La prévention des infections
Le virus de l'hépatite B se transmet le plus souvent lors de relations sexuelles non protégées et par contact avec du sang (seringues ou piercing par exemple). Contre l'hépatite B, la meilleure prévention est le vaccin. Les associations de patients témoignent régulièrement des conséquences graves de l’hépatite B et demandent que les pouvoirs publics relancent les campagnes de vaccination auprès des personnes exposées.
Plus de la moitié (56%) des nouvelles infections seraient évitables si les recommandations de vaccination étaient respectées. La politique de vaccination contre le virus de l’hépatite B en France prévoit la vaccination des personnes exposées à un risque élevé, les nourrissons, ainsi que le rattrapage des enfants et adolescents de moins de 16 ans. En pratique, le vaccin est actuellement recommandé pour les enfants avant l’âge de 13 ans, à raison d’une première injection chez le nourrisson à partir de 2 mois, complétée par 2 autres injections à 3 et 4 mois, puis à 16-18 mois. Elle est également recommandée pour certains groupes à risque (professionnels du soin, ambulancier, auxiliaire de puériculture, techniciens en analyses biomédicales…). Dans les faits, l’opportunité de vacciner est laissée à l’appréciation du médecin.
La vaccination n’est bien sûr pas exclusive des autres mesures de prévention : comme pour l’ensemble des infections sexuellement transmissibles (IST), le préservatif tient une place primordiale dans la lutte contre l’hépatite B.
Il n’y a aucun risque de transmission dans la plupart des gestes de la vie quotidienne : s’embrasser, manger ensemble, partager le même verre, se serrer la main, etc., sont sans risque d’infection. Il faut simplement éviter le partage de certains objets personnels tels que rasoir, brosse à dents, coupe-ongles…
L’hépatite B est l’infection sexuellement transmissible (IST) la plus répandue sur la planète et la plus meurtrière : 2 milliards d’individus, soit un tiers de la population mondiale, ont déjà été en contact avec le virus. 350 millions de personnes sont atteintes d’une hépatite B chronique. Le virus de l’hépatite B est la deuxième cause de cancer dans le monde après le tabac : il provoque 2 millions de décès par an.
En France, la situation n’est pas moins préoccupante : près de 3 200 000 personnes ont été infectées et 280 000 ont une infection chronique au virus de l’hépatite B. Ce virus est particulièrement transmissible. On sait le prévenir mais non le guérir, puisque l’organisme ne peut totalement l’éliminer. Il est responsable de cirrhoses et de cancers du foie. Chaque année, 2 600 personnes sont nouvellement contaminées par le virus de l’hépatite B et 1 300 personnes décèdent de leur infection. Les principales causes des contaminations sont les relations sexuelles non protégées (36%), les séjours dans les pays endémiques (20%), les soins invasifs (10%), l’entourage familiale (8%).
L’évolution de la maladie
L’organisme va éradiquer le virus spontanément six mois après l’infection dans la majorité des cas (90% des infections). On parle alors de guérison spontanée, puisque l’organisme a éliminé le virus sans traitement médicamenteux. Cependant, chez près d’une personne sur dix, cette hépatite B aiguë va persister et évoluer vers une hépatite B chronique.
L'hépatite B aiguë est le plus souvent asymptomatique, ou provoque des symptômes évoquant une fièvre ou un état grippal (perte d'appétit, troubles digestifs, nausées, vomissements, fatigue…) ou une inflammation du foie (jaunisse, urines foncées, selles décolorées).
Il est quasiment impossible de guérir d'une hépatite B chronique, ce qui implique la poursuite des traitements à vie. Il existe actuellement 4 molécules qui permettent de stabiliser les 2/3 des patients et de stopper la progression de la maladie, ce qui évite les complications. Dans les prochaines années, de nouvelles molécules devraient encore améliorer les chances de succès tout en diminuant les effets secondaires et la durée des traitements.
L’impact de la maladie
Les effets de la maladie et des traitements (fatigue, anxiété, épisodes dépressifs, troubles du sommeil, de la concentration ou de la mémoire…) peuvent être très gênants pour les patients et avoir un impact plus ou moins important dans leur vie professionnelle, sociale, relationnelle, affective, sexuelle, sur leur santé physique ou leur bien-être psychologique. Etre aidé et accompagné par son entourage, par des travailleurs sociaux, des patients et des médecins peut s’avérer indispensable pour réajuster les projets familiaux et professionnels, ou simplement éviter les arrêts de traitement du fait d’effets secondaires trop importants.
La prévention des infections
Le virus de l'hépatite B se transmet le plus souvent lors de relations sexuelles non protégées et par contact avec du sang (seringues ou piercing par exemple). Contre l'hépatite B, la meilleure prévention est le vaccin. Les associations de patients témoignent régulièrement des conséquences graves de l’hépatite B et demandent que les pouvoirs publics relancent les campagnes de vaccination auprès des personnes exposées.
Plus de la moitié (56%) des nouvelles infections seraient évitables si les recommandations de vaccination étaient respectées. La politique de vaccination contre le virus de l’hépatite B en France prévoit la vaccination des personnes exposées à un risque élevé, les nourrissons, ainsi que le rattrapage des enfants et adolescents de moins de 16 ans. En pratique, le vaccin est actuellement recommandé pour les enfants avant l’âge de 13 ans, à raison d’une première injection chez le nourrisson à partir de 2 mois, complétée par 2 autres injections à 3 et 4 mois, puis à 16-18 mois. Elle est également recommandée pour certains groupes à risque (professionnels du soin, ambulancier, auxiliaire de puériculture, techniciens en analyses biomédicales…). Dans les faits, l’opportunité de vacciner est laissée à l’appréciation du médecin.
La vaccination n’est bien sûr pas exclusive des autres mesures de prévention : comme pour l’ensemble des infections sexuellement transmissibles (IST), le préservatif tient une place primordiale dans la lutte contre l’hépatite B.
Il n’y a aucun risque de transmission dans la plupart des gestes de la vie quotidienne : s’embrasser, manger ensemble, partager le même verre, se serrer la main, etc., sont sans risque d’infection. Il faut simplement éviter le partage de certains objets personnels tels que rasoir, brosse à dents, coupe-ongles…
Hépatite C : l’essentiel
L’hépatite C est une affection hépatique d’origine virale que l’on a appelée hépatite non A, non B jusqu’à la découverte et la caractérisation du virus en 1989.
L’hépatite C en chiffres
L'hépatite C est une maladie relativement fréquente. Dans le monde, 180 millions de personnes sont des porteurs chroniques du virus de l’hépatite C (VHC) et 3 à 4 millions de personnes sont nouvellement infectées chaque année.
En France, 367 000 personnes sont infectées par le VHC dont 232 000 sont atteintes d’hépatite C chronique. On enregistre entre 2 700 et 4 400 nouvelles contaminations et 2 600 décès par an. 43% des personnes contaminées par le virus de l’hépatite C ignorent qu’elles sont porteuses du virus.
L’évolution de la maladie
On distingue 2 phases de la maladie :
- quand l’inflammation est récente, il s’agit d’une hépatite aigüe ;
- quand l’inflammation dure plus de 6 mois, il s’agit d’une hépatite chronique.
Le taux de guérison spontanée (sans traitement médicamenteux) varie de 15% à 45%. Il est donc considérablement plus faible que chez les personnes infectées par une hépatite B (90%). Les symptômes d’une infection au virus de l’hépatite C sont identiques à ceux de l’hépatite B (état grippal, fièvre, ictère…). Dans la plupart des cas (70% à 80%), le virus se développe sans manifestation apparente avec, au bout de plusieurs années, des conséquences sérieuses, voire graves, notamment la cirrhose et le cancer du foie.
Il existe un traitement antiviral qui permet de guérir dans 50% à 80% des cas selon le génotype du virus. Aujourd’hui, le traitement antiviral repose sur une bithérapie associant l’interféron et la ribavirine. La durée du traitement varie entre 24 et 48 semaines. Toutefois rappelons que 2600 personnes décèdent encore en France faute d’un traitement efficace pour elles.
Deux nouvelles molécules, Bocéprévir et Télaprévir, devraient obtenir leur autorisation de mise sur le marché (AMM) en 2012. SOS hépatites a déjà fait des démarches auprès de l’AFFSAPS et de l’ANRS afin d’oeuvrer conjointement pour obtenir ces molécules en Autorisation temporaire d’utilisation (ATU) pour les malades les plus atteints (cirrhotiques, non-répondeurs à un voire à plusieurs traitements, ou co-infectés VIH-VHC). L’hépatite C ne connait donc pas encore sa trithérapie.
L’impact de la maladie
Les effets de la maladie et des traitements (fatigue, anxiété, épisodes dépressifs, troubles du sommeil, de la concentration ou de la mémoire…) peuvent être très gênants pour les malades. Ils ont un impact qui peut être désastreux dans leur vie professionnelle, sociale, relationnelle, affective, sexuelle, sur leur santé physique ou leur bien-être psychologique. Etre aidé et accompagné par son entourage, par des travailleurs sociaux, des patients et des médecins est parfois indispensable pour repenser ses projets familiaux et professionnels, ou simplement éviter les arrêts de traitement du fait des effets secondaires trop importants.
La prévention
Il n’existe pas de vaccin contre le virus de l’hépatite C. Aujourd’hui la majorité des contaminations ont lieu lors de pratiques d’injections. Toutefois, encore aujourd’hui, 1 500 personnes vont être contaminées lors de soins tels que chez leur podologue, leur dentiste ou lors d’examens invasifs ! Des efforts restent à faire.
Les causes des expositions
Le VHC se transmet principalement par contact direct avec du sang ou des produits sanguins contaminés. Un quart des hépatites C actuelles sont dues aux transfusions de produits sanguins réalisées avant 1992 (sang, culots globulaires) et avant 1990 aux produits coagulants. Grâce à la sélection des donneurs, au dépistage systématique des dons de sang et à des procédés d’inactivation, le risque de transmission de l’hépatite C par transfusion est quasiment éliminé aujourd’hui. Mais pour un grand nombre de ceux qui ont été contaminés lors de transfusion avant 1992 et qui ne sont pas dépistés, la maladie continue de progresser.
L’usage de drogues (par voie intraveineuse, par sniff ou fumées) représente aujourd’hui la principale cause de contamination par le virus de l’hépatite C (70% des nouveaux cas annuels) du fait du partage du matériel entre consommateurs (paille, seringue, cuillère, coton, eau, garrot, pipe à crack…). A la différence du VIH qui a une durée de vie à l’air libre de quelques minutes, le virus de l’hépatite C peut résister plusieurs jours à l’air libre.
Le virus de l’hépatite C (VHC) peut se transmettre à l’occasion de la réutilisation d’instruments qui ont pu être en contact avec le sang d’une personne infectée par le VHC et qui n’auraient pas été correctement stérilisés, lors de certaines pratiques telles que l’acupuncture, la mésothérapie, le tatouage, le piercing, la scarification, de certains soins médicaux (dentaires, pédicures, manucures, endoscopiques, coloscopies…) ou esthétiques (épilation électrique, contour par tatouage)… Pour éviter ces risques de transmission, l’application de nombreuses mesures a été imposée aux professionnels concernés parmi lesquelles : le respect des précautions d’hygiène, la désinfection et la stérilisation adaptées, l’utilisation de matériel à usage unique.
Le risque d'infection par voie sexuelle est très rare, lié à des pratiques impliquant des saignements.
Le risque de transmission du VHC de la mère infectée à l’enfant reste faible, moins de 5% (mais plus si la mère présente une double infection hépatite C et VIH).
Il n’y a aucun risque de transmission dans la plupart des gestes de la vie quotidienne : s’embrasser, manger ensemble, partager le même verre, se serrer la main, etc., sont des activités sans risque d’infection. Il faut simplement éviter le partage de certains objets personnels tels que rasoir, brosse à dents, coupe-ongles…
L’hépatite C en chiffres
L'hépatite C est une maladie relativement fréquente. Dans le monde, 180 millions de personnes sont des porteurs chroniques du virus de l’hépatite C (VHC) et 3 à 4 millions de personnes sont nouvellement infectées chaque année.
En France, 367 000 personnes sont infectées par le VHC dont 232 000 sont atteintes d’hépatite C chronique. On enregistre entre 2 700 et 4 400 nouvelles contaminations et 2 600 décès par an. 43% des personnes contaminées par le virus de l’hépatite C ignorent qu’elles sont porteuses du virus.
L’évolution de la maladie
On distingue 2 phases de la maladie :
- quand l’inflammation est récente, il s’agit d’une hépatite aigüe ;
- quand l’inflammation dure plus de 6 mois, il s’agit d’une hépatite chronique.
Le taux de guérison spontanée (sans traitement médicamenteux) varie de 15% à 45%. Il est donc considérablement plus faible que chez les personnes infectées par une hépatite B (90%). Les symptômes d’une infection au virus de l’hépatite C sont identiques à ceux de l’hépatite B (état grippal, fièvre, ictère…). Dans la plupart des cas (70% à 80%), le virus se développe sans manifestation apparente avec, au bout de plusieurs années, des conséquences sérieuses, voire graves, notamment la cirrhose et le cancer du foie.
Il existe un traitement antiviral qui permet de guérir dans 50% à 80% des cas selon le génotype du virus. Aujourd’hui, le traitement antiviral repose sur une bithérapie associant l’interféron et la ribavirine. La durée du traitement varie entre 24 et 48 semaines. Toutefois rappelons que 2600 personnes décèdent encore en France faute d’un traitement efficace pour elles.
Deux nouvelles molécules, Bocéprévir et Télaprévir, devraient obtenir leur autorisation de mise sur le marché (AMM) en 2012. SOS hépatites a déjà fait des démarches auprès de l’AFFSAPS et de l’ANRS afin d’oeuvrer conjointement pour obtenir ces molécules en Autorisation temporaire d’utilisation (ATU) pour les malades les plus atteints (cirrhotiques, non-répondeurs à un voire à plusieurs traitements, ou co-infectés VIH-VHC). L’hépatite C ne connait donc pas encore sa trithérapie.
L’impact de la maladie
Les effets de la maladie et des traitements (fatigue, anxiété, épisodes dépressifs, troubles du sommeil, de la concentration ou de la mémoire…) peuvent être très gênants pour les malades. Ils ont un impact qui peut être désastreux dans leur vie professionnelle, sociale, relationnelle, affective, sexuelle, sur leur santé physique ou leur bien-être psychologique. Etre aidé et accompagné par son entourage, par des travailleurs sociaux, des patients et des médecins est parfois indispensable pour repenser ses projets familiaux et professionnels, ou simplement éviter les arrêts de traitement du fait des effets secondaires trop importants.
La prévention
Il n’existe pas de vaccin contre le virus de l’hépatite C. Aujourd’hui la majorité des contaminations ont lieu lors de pratiques d’injections. Toutefois, encore aujourd’hui, 1 500 personnes vont être contaminées lors de soins tels que chez leur podologue, leur dentiste ou lors d’examens invasifs ! Des efforts restent à faire.
Les causes des expositions
Le VHC se transmet principalement par contact direct avec du sang ou des produits sanguins contaminés. Un quart des hépatites C actuelles sont dues aux transfusions de produits sanguins réalisées avant 1992 (sang, culots globulaires) et avant 1990 aux produits coagulants. Grâce à la sélection des donneurs, au dépistage systématique des dons de sang et à des procédés d’inactivation, le risque de transmission de l’hépatite C par transfusion est quasiment éliminé aujourd’hui. Mais pour un grand nombre de ceux qui ont été contaminés lors de transfusion avant 1992 et qui ne sont pas dépistés, la maladie continue de progresser.
L’usage de drogues (par voie intraveineuse, par sniff ou fumées) représente aujourd’hui la principale cause de contamination par le virus de l’hépatite C (70% des nouveaux cas annuels) du fait du partage du matériel entre consommateurs (paille, seringue, cuillère, coton, eau, garrot, pipe à crack…). A la différence du VIH qui a une durée de vie à l’air libre de quelques minutes, le virus de l’hépatite C peut résister plusieurs jours à l’air libre.
Le virus de l’hépatite C (VHC) peut se transmettre à l’occasion de la réutilisation d’instruments qui ont pu être en contact avec le sang d’une personne infectée par le VHC et qui n’auraient pas été correctement stérilisés, lors de certaines pratiques telles que l’acupuncture, la mésothérapie, le tatouage, le piercing, la scarification, de certains soins médicaux (dentaires, pédicures, manucures, endoscopiques, coloscopies…) ou esthétiques (épilation électrique, contour par tatouage)… Pour éviter ces risques de transmission, l’application de nombreuses mesures a été imposée aux professionnels concernés parmi lesquelles : le respect des précautions d’hygiène, la désinfection et la stérilisation adaptées, l’utilisation de matériel à usage unique.
Le risque d'infection par voie sexuelle est très rare, lié à des pratiques impliquant des saignements.
Le risque de transmission du VHC de la mère infectée à l’enfant reste faible, moins de 5% (mais plus si la mère présente une double infection hépatite C et VIH).
Il n’y a aucun risque de transmission dans la plupart des gestes de la vie quotidienne : s’embrasser, manger ensemble, partager le même verre, se serrer la main, etc., sont des activités sans risque d’infection. Il faut simplement éviter le partage de certains objets personnels tels que rasoir, brosse à dents, coupe-ongles…