La voie des incrétines
La meilleure solution sera, un jour peut-être, l’hypothétique guérison définitive du diabète… En attendant, une des voies de recherche récente a permis le développement de nouveaux traitements : la voie des incrétines.
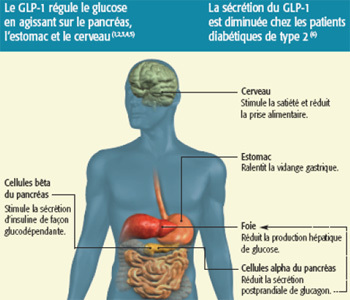
« L’effet incrétine » a été observé pour la 1ère fois en 1960. Les chercheurs ont alors constaté que le glucose administré oralement stimulait davantage la sécrétion d’insuline que le glucose administré par voie intraveineuse, malgré des pics glycémiques identiques. Il apparaît donc que « l’effet incrétine » entraîne une augmentation gluco-dépendante de la sécrétion d’insuline par les cellules bêta pancréatiques. C’est-à-dire que la sécrétion d’insuline est stimulée lorsque la glycémie est élevée et a contrario la sécrétion d’insuline cesse lorsque la glycémie se normalise. Cet effet est responsable de 30 à 60 % de la sécrétion d’insuline post-prandiale.
Ces découvertes engendrent alors une course à la recherche à travers les laboratoires de recherche internationaux. L’objectif était de comprendre quels sont les facteurs ou hormones responsables de cet effet.
Parmi eux le Dr Eng découvre une nouvelle classe thérapeutique appelée « incrétino-mimétiques », parfois appelée « analogue de l’hormone GLP-1 ». Cette classe thérapeutique entièrement nouvelle reproduit les principaux effets de cette hormone naturelle.
Notamment :
renforcer la sécrétion gluco-dépendante de l’insuline ; freiner la libération de glucagon lorsque les glycémies sont élevées ; activer la sensation de satiété, favorisant ainsi la perte de poids et ralentir la vidange gastrique pour éviter l’absorption trop rapide des nutriments dans la circulation sanguine.
« L’effet incrétine » a été observé pour la 1ère fois en 1960. Les chercheurs ont alors constaté que le glucose administré oralement stimulait davantage la sécrétion d’insuline que le glucose administré par voie intraveineuse, malgré des pics glycémiques identiques. Il apparaît donc que « l’effet incrétine » entraîne une augmentation gluco-dépendante de la sécrétion d’insuline par les cellules bêta pancréatiques. C’est-à-dire que la sécrétion d’insuline est stimulée lorsque la glycémie est élevée et a contrario la sécrétion d’insuline cesse lorsque la glycémie se normalise. Cet effet est responsable de 30 à 60 % de la sécrétion d’insuline post-prandiale.
Ces découvertes engendrent alors une course à la recherche à travers les laboratoires de recherche internationaux. L’objectif était de comprendre quels sont les facteurs ou hormones responsables de cet effet.
Parmi eux le Dr Eng découvre une nouvelle classe thérapeutique appelée « incrétino-mimétiques », parfois appelée « analogue de l’hormone GLP-1 ». Cette classe thérapeutique entièrement nouvelle reproduit les principaux effets de cette hormone naturelle.
Notamment :
renforcer la sécrétion gluco-dépendante de l’insuline ; freiner la libération de glucagon lorsque les glycémies sont élevées ; activer la sensation de satiété, favorisant ainsi la perte de poids et ralentir la vidange gastrique pour éviter l’absorption trop rapide des nutriments dans la circulation sanguine.
Une découverte que l'on doit à la salive d'un monstre...
C’est à partir de la salive du Monstre de Gila, grand lézard venimeux vivant dans les zones désertiques et arides des Etats-Unis et du Mexique, qu’a été découverte la nouvelle voie thérapeutique révolutionnaire que constitue le 1er analogue du GLP-1. Le corps massif et trapu de 40 à 60 cm de long du Monstre de Gila craint le soleil car sa peau est trop perméable pour retenir la transpiration ; plus de 13 minutes d’exposition et c’est la mort. Ainsi, pour éviter de s’exposer aux rayons nocifs, il ne se contente que de trois à quatre repas par an, extrêmement copieux nécessitant une réponse de son organisme en insuline d’autant plus rapide. Toute l’ingéniosité du lézard est de sécréter directement dans sa salive une hormone, l’exendin-4 qui partage plusieurs des propriétés de l’incrétine humaine GLP-1 !
Qu’est-ce que l’hormone incrétine GLP-1 ?
Pour savoir ce qu’est l’hormone GLP-1 et quel rôle elle joue dans la stimulation de l’insuline, il convient d’abord de découvrir ce que sont les hormones incrétines en général.
- Il s’agit d’hormones libérées dans le sang par les intestins lors d’une prise alimentaire.
- Elles sont au nombre de 2 : l’hormone incrétine GLP-1 (Glucagon-Like Peptide-1) et l’hormone incrétine GIP (Glucose-dependent Insulinotropic Polypeptide).
Toutes deux stimulent naturellement la sécrétion d’insuline et limitent la sécrétion de glucagon de façon gluco-dépendante, mais seule l’hormone GLP-1 ralentit également la vidange gastrique, stimule la satiété, entrainant ainsi une perte de poids progressive.
L’hormone incrétine GLP-1 est une hormone essentielle qui régule le taux de sucre dans le sang lorsque celui-ci est trop élevé. Or, chez les patients diabétiques de type 2, la sécrétion de l’hormone GLP-1 est diminuée et les effets du GIP sont limités.
Qu’apporte la voie des incrétines ?
Voici les raisons pour lesquelles cette nouvelle classe de médicaments indiqués dans le traitement du diabète de type 2 offre des solutions favorisant un certain mieux-être des patients diabétiques :
- Ce n’est pas de l’insuline mais ces molécules pallient la déficience de l’hormone incrétine (GLP-1) chez les diabétiques pour agir, à l’instar de cette hormone naturellement produite par l’intestin et libérée lors d’une prise alimentaire, à différents niveaux pour diminuer la glycémie.
- stimuler la sécrétion d’insuline de manière gluco-dépendante, limitant ainsi les risques d’hypoglycémies.
- diminuer la sécrétion de glucagon dont la production accrue dans le diabète de type 2 contribue à l’hyperglycémie chronique.
- ralentir la vidange gastrique afin de réguler l’absorption intestinale du glucose.
- agir sur la sensation de satiété pour entraîner une perte de poids progressive.
Ainsi, grâce à cette nouvelle classe, les médecins généralistes et diabétologues disposent d’une nouvelle étape dans la prise en charge du diabète et peuvent retarder le passage à l’insuline tout en apportant à leurs patients des bénéfices.
Notamment ceux :
- d’éviter de maintenir des glycémies trop élevées provoquant à long terme des complications,
- de limiter le risque des hypoglycémies tellement redoutées,
- de permettre une perte de poids encourageante pour motiver le patient et l’impliquer dans le traitement,
- d’offrir une alternative supplémentaire dans la prise en charge des patients en échec de traitements oraux.
En conclusion, les incrétino-mimétiques sont une innovation en ce sens où il s’agit des premiers traitements antidiabétiques à avoir une action multiple :
1- Ils augmentent la production d’insuline (pancréas)
2- Tout en réduisant les besoins en insuline (estomac, cerveau, foie)
Pour savoir ce qu’est l’hormone GLP-1 et quel rôle elle joue dans la stimulation de l’insuline, il convient d’abord de découvrir ce que sont les hormones incrétines en général.
- Il s’agit d’hormones libérées dans le sang par les intestins lors d’une prise alimentaire.
- Elles sont au nombre de 2 : l’hormone incrétine GLP-1 (Glucagon-Like Peptide-1) et l’hormone incrétine GIP (Glucose-dependent Insulinotropic Polypeptide).
Toutes deux stimulent naturellement la sécrétion d’insuline et limitent la sécrétion de glucagon de façon gluco-dépendante, mais seule l’hormone GLP-1 ralentit également la vidange gastrique, stimule la satiété, entrainant ainsi une perte de poids progressive.
L’hormone incrétine GLP-1 est une hormone essentielle qui régule le taux de sucre dans le sang lorsque celui-ci est trop élevé. Or, chez les patients diabétiques de type 2, la sécrétion de l’hormone GLP-1 est diminuée et les effets du GIP sont limités.
Qu’apporte la voie des incrétines ?
Voici les raisons pour lesquelles cette nouvelle classe de médicaments indiqués dans le traitement du diabète de type 2 offre des solutions favorisant un certain mieux-être des patients diabétiques :
- Ce n’est pas de l’insuline mais ces molécules pallient la déficience de l’hormone incrétine (GLP-1) chez les diabétiques pour agir, à l’instar de cette hormone naturellement produite par l’intestin et libérée lors d’une prise alimentaire, à différents niveaux pour diminuer la glycémie.
- stimuler la sécrétion d’insuline de manière gluco-dépendante, limitant ainsi les risques d’hypoglycémies.
- diminuer la sécrétion de glucagon dont la production accrue dans le diabète de type 2 contribue à l’hyperglycémie chronique.
- ralentir la vidange gastrique afin de réguler l’absorption intestinale du glucose.
- agir sur la sensation de satiété pour entraîner une perte de poids progressive.
Ainsi, grâce à cette nouvelle classe, les médecins généralistes et diabétologues disposent d’une nouvelle étape dans la prise en charge du diabète et peuvent retarder le passage à l’insuline tout en apportant à leurs patients des bénéfices.
Notamment ceux :
- d’éviter de maintenir des glycémies trop élevées provoquant à long terme des complications,
- de limiter le risque des hypoglycémies tellement redoutées,
- de permettre une perte de poids encourageante pour motiver le patient et l’impliquer dans le traitement,
- d’offrir une alternative supplémentaire dans la prise en charge des patients en échec de traitements oraux.
En conclusion, les incrétino-mimétiques sont une innovation en ce sens où il s’agit des premiers traitements antidiabétiques à avoir une action multiple :
1- Ils augmentent la production d’insuline (pancréas)
2- Tout en réduisant les besoins en insuline (estomac, cerveau, foie)
Face au mal-être des patients diabétiques, les traitements ne suffisent pas
Lorsque le diabète de type 2, maladie silencieuse, chronique et incurable, entre dans l’existence d’une personne qui se croyait jusqu’alors bien portante et bonne vivante, elle bouleverse le corps, bien sûr, mais aussi de manière plus insidieuse, les émotions, les habitudes de vie et les relations sociales.
Face au diagnostic d’un diabète de type 2, le médecin et le patient ont une priorité : le contrôler aussi vite et aussi bien que possible afin d’éviter ou de retarder le risque d’escalade vers des complications de plus en plus graves. Cependant, aussi efficace soit-il, le traitement médicamenteux n’est pas tout car être diabétique et savoir qu’il en sera ainsi toute sa vie implique des renoncements, des peurs, des doutes, des révoltes et des angoisses qui, non seulement rendent difficile la vie quotidienne du malade mais souvent aussi, vont à l’encontre des efforts qui lui sont demandés pour respecter les contraintes liées à sa maladie : des règles hygiéno-diététiques vécues comme drastiques, de l’activité physique, des contrôles glycémiques fréquents et des prises médicamenteuses quotidiennes.
Evoquer au grand jour le mal-être, les renoncements et les peurs dans lesquels sont enfermés nombre de ces malades devrait leur apporter une aide psychologique importante avec pour conséquence une meilleure acceptation de la maladie et de ses contraintes.
Le diabète de type 2 est une maladie pénible, anxiogène, difficile à accepter et à gérer. C’est aussi une source de stress pour le patient et son entourage pouvant générer des conflits affectifs et sociaux. Son poids psychologique ne doit plus être sous-estimé.
Anxiété, peurs et renoncements :
La longue liste du mal-être des patients diabétiques
Le patient diabétique est le gestionnaire « à vie » d’une maladie qu’il sait incurable mais dont le contrôle sans relâche ne dépend que de lui-même. Lourd fardeau quand on sait les difficultés qu’il doit affronter.
A- Les symptômes
Le diabète est en général une maladie asymptomatique.
Toutefois, des symptômes peuvent apparaître dans certaines conditions :
- Lorsque les glycémies sont très élevées : soif, fatigue, somnolence, besoin fréquent d’uriner, vision trouble ;
- Lorsque les glycémies sont trop basses (à cause des traitements) : malaises hypoglycémiques avec des troubles du caractère, vision trouble, tremblements, sueurs, malaise, perte de connaissance ;
- Avec l’évolution de la maladie, des atteintes des nerfs peuvent survenir, responsable de picotements ou de douleurs aux doigts ou aux pieds ;
- Une cicatrisation lente peut exister à différents stades de la maladie, lorsque les glycémies sont très élevées ou lorsqu’il existe une atteinte des nerfs et des artères.
B – Les contraintes « à vie »
Le regard des autres ; le régime alimentaire ; la prise de poids ; les contrôles glycémiques ; les prises médicamenteuses ou les injections ; l’exercice physique obligatoire ;
C – Les conflits intérieurs
Sentiment d’isolement ; désocialisation ; déni de la maladie ; honte ; peur des piqûres ; découragement ; dépression
D – L’angoisse des risques
Infarctus du myocarde ; accidents vasculaires cérébraux ; cécité ; insuffisances rénales ; amputations ; obésité ; troubles de l’érection et pronostic vital diminué
Combien sont-ils dans cet état de mal-être ?
Le diabète de type 2 concerne actuellement plus de deux millions de français médicalement traités et 500 000 autres non encore diagnostiqués. Ce chiffre très alarmant ne cessera de croître dans les années à venir. Prioritairement attribué aux nouveaux modes alimentaires et à l’allongement de la durée de vie, le diabète de type 2 est d’ores et déjà considéré comme l’une des principales maladies du 21ème siècle, responsable de graves conséquences vitales pouvant entraîner, de lourds problèmes psychologiques.
A titre d’exemple, le diabète est la 1ère cause de passage à la dialyse, la 1ère cause médicale de cécité chez les adultes de moins de 65 ans et entraîne un risque quatre fois plus élevé d’accident cardiaque. A ces perspectives angoissantes de complications, s’ajoutent les contraintes, les frustrations et les handicaps sociaux que subissent les malades. Mais aussi, le vécu astreignant des autocontrôles quotidiens de la glycémie et la perspective redoutée du passage généralement irréversible à l’insuline.
Face au diagnostic d’un diabète de type 2, le médecin et le patient ont une priorité : le contrôler aussi vite et aussi bien que possible afin d’éviter ou de retarder le risque d’escalade vers des complications de plus en plus graves. Cependant, aussi efficace soit-il, le traitement médicamenteux n’est pas tout car être diabétique et savoir qu’il en sera ainsi toute sa vie implique des renoncements, des peurs, des doutes, des révoltes et des angoisses qui, non seulement rendent difficile la vie quotidienne du malade mais souvent aussi, vont à l’encontre des efforts qui lui sont demandés pour respecter les contraintes liées à sa maladie : des règles hygiéno-diététiques vécues comme drastiques, de l’activité physique, des contrôles glycémiques fréquents et des prises médicamenteuses quotidiennes.
Evoquer au grand jour le mal-être, les renoncements et les peurs dans lesquels sont enfermés nombre de ces malades devrait leur apporter une aide psychologique importante avec pour conséquence une meilleure acceptation de la maladie et de ses contraintes.
Le diabète de type 2 est une maladie pénible, anxiogène, difficile à accepter et à gérer. C’est aussi une source de stress pour le patient et son entourage pouvant générer des conflits affectifs et sociaux. Son poids psychologique ne doit plus être sous-estimé.
Anxiété, peurs et renoncements :
La longue liste du mal-être des patients diabétiques
Le patient diabétique est le gestionnaire « à vie » d’une maladie qu’il sait incurable mais dont le contrôle sans relâche ne dépend que de lui-même. Lourd fardeau quand on sait les difficultés qu’il doit affronter.
A- Les symptômes
Le diabète est en général une maladie asymptomatique.
Toutefois, des symptômes peuvent apparaître dans certaines conditions :
- Lorsque les glycémies sont très élevées : soif, fatigue, somnolence, besoin fréquent d’uriner, vision trouble ;
- Lorsque les glycémies sont trop basses (à cause des traitements) : malaises hypoglycémiques avec des troubles du caractère, vision trouble, tremblements, sueurs, malaise, perte de connaissance ;
- Avec l’évolution de la maladie, des atteintes des nerfs peuvent survenir, responsable de picotements ou de douleurs aux doigts ou aux pieds ;
- Une cicatrisation lente peut exister à différents stades de la maladie, lorsque les glycémies sont très élevées ou lorsqu’il existe une atteinte des nerfs et des artères.
B – Les contraintes « à vie »
Le regard des autres ; le régime alimentaire ; la prise de poids ; les contrôles glycémiques ; les prises médicamenteuses ou les injections ; l’exercice physique obligatoire ;
C – Les conflits intérieurs
Sentiment d’isolement ; désocialisation ; déni de la maladie ; honte ; peur des piqûres ; découragement ; dépression
D – L’angoisse des risques
Infarctus du myocarde ; accidents vasculaires cérébraux ; cécité ; insuffisances rénales ; amputations ; obésité ; troubles de l’érection et pronostic vital diminué
Combien sont-ils dans cet état de mal-être ?
Le diabète de type 2 concerne actuellement plus de deux millions de français médicalement traités et 500 000 autres non encore diagnostiqués. Ce chiffre très alarmant ne cessera de croître dans les années à venir. Prioritairement attribué aux nouveaux modes alimentaires et à l’allongement de la durée de vie, le diabète de type 2 est d’ores et déjà considéré comme l’une des principales maladies du 21ème siècle, responsable de graves conséquences vitales pouvant entraîner, de lourds problèmes psychologiques.
A titre d’exemple, le diabète est la 1ère cause de passage à la dialyse, la 1ère cause médicale de cécité chez les adultes de moins de 65 ans et entraîne un risque quatre fois plus élevé d’accident cardiaque. A ces perspectives angoissantes de complications, s’ajoutent les contraintes, les frustrations et les handicaps sociaux que subissent les malades. Mais aussi, le vécu astreignant des autocontrôles quotidiens de la glycémie et la perspective redoutée du passage généralement irréversible à l’insuline.
Quelles solutions pour améliorer la vie et apaiser les appréhensions des diabétiques ?
Vécu psychologique, craintes et réticences autour du diabète et de ses traitements injectables…, par le docteur Christophe André du Centre Hospitalier Sainte-Anne à Paris
« La nature ne semble guère capable que de donner des maladies assez courtes. Mais la médecine s’est annexé l’art de les prolonger. » (Marcel Proust, Le côté de Guermantes)
1- Il n’est jamais facile de vivre avec une maladie chronique : dans cette cohabitation forcée, les patients ressentent souvent l’envie d’oublier leur pathologie, de ne pas y penser, de faire comme si elle n’existait pas. Cette attitude de mise à distance, à petites doses, peut s’avérer utile : pour ne pas sombrer dans l’abattement, l’hypocondrie, ou les ruminations, néfastes au bien-être psychique. Mais si elle est trop marquée, elle débouche sur la négligence ou le déni, la réticence à accepter la maladie entraînant un médiocre engagement dans le suivi et les soins, alors néfaste au bien-être somatique.
2 - La recherche d’un juste milieu dans la place à accorder à une pathologie chronique, telle que le diabète, est donc une des clés de son évolution à long terme : le rapport que chaque patient va accepter d’entretenir avec sa maladie va profondément influencer le cours de la maladie elle-même. Ainsi, l’acceptation lucide du diabète représente une nécessité. Au sens psychologique, accepter un problème, ce n’est pas renoncer à agir, mais le faire lucidement (« il y a des choses que je ne peux changer ») et efficacement (« ce que je peux changer, je dois m’y engager »).
3- Ce travail de cohabitation avec la pathologie est à recommencer à chacune de ses évolutions : par exemple, pour le diabète, au moment du passage à un traitement injectable. Les médecins, généralistes ou diabétologues, connaissent bien les difficultés de certains de leurs patients à franchir cette étape importante de leur maladie : réticences, craintes et tristesses peuvent alors surgir et représenter autant d’obstacles psychologiques et émotionnels à la bonne conduite des efforts nécessaires lors de cette transition cruciale.
4- Voici quelques exemples cliniques de difficultés psychologiques rencontrées par les patients :
Réticences à accepter le nouveau mode de traitement :
- « Mais pourquoi modifier mon traitement ? Je ne vais pas si mal… »
- « Pourquoi maintenant ? Est-ce qu’on ne peut pas attendre un peu avant de passer à l’insuline ? »
- « On ne peut pas se débrouiller autrement ? Est-ce qu’il n’y a pas d’autres choses à faire pour éviter l’insuline ? Mieux suivre mon régime ? »
- « Ce n’est pas mauvais signe si on me met sous insuline ? J’ai entendu dire que l’insuline, c’était pour les diabètes graves... »
Craintes autour d’un univers que l’on connaît mal :
- « Les piqûres, je n’aime pas trop ça. »
- « J’ai peur d’avoir des hypoglycémies. »
- « En plus, je vais prendre du poids ! »
- « Je suis gêné(e) de devoir me piquer dans la journée avec des gens autour de moi. Que vont-il penser ? »
Tristesses face à un futur qui apparaît incertain et contraignant :
- « Tout ça assombrit mon avenir, ma vie ne sera jamais plus comme avant ».
- « Ça va me compliquer la vie et m’imposer plein de contraintes (sites d’injection, horaires…) ».
- « Ça va réduire ma liberté et faire de moi une personne limitée et handicapée (voyages, travail…) »
- « C’est comme un saut dans le vide. Après l’insuline, il n’y a plus rien à faire, c’est la dernière étape… »
5- La connaissance et la compréhension de toutes ces réactions possibles est nécessaire aux médecins pour aider leurs patients diabétiques à accepter les contraintes et les évolutions de leur maladie, sans renoncer pour autant à mener une vie aussi heureuse que possible…
« La nature ne semble guère capable que de donner des maladies assez courtes. Mais la médecine s’est annexé l’art de les prolonger. » (Marcel Proust, Le côté de Guermantes)
1- Il n’est jamais facile de vivre avec une maladie chronique : dans cette cohabitation forcée, les patients ressentent souvent l’envie d’oublier leur pathologie, de ne pas y penser, de faire comme si elle n’existait pas. Cette attitude de mise à distance, à petites doses, peut s’avérer utile : pour ne pas sombrer dans l’abattement, l’hypocondrie, ou les ruminations, néfastes au bien-être psychique. Mais si elle est trop marquée, elle débouche sur la négligence ou le déni, la réticence à accepter la maladie entraînant un médiocre engagement dans le suivi et les soins, alors néfaste au bien-être somatique.
2 - La recherche d’un juste milieu dans la place à accorder à une pathologie chronique, telle que le diabète, est donc une des clés de son évolution à long terme : le rapport que chaque patient va accepter d’entretenir avec sa maladie va profondément influencer le cours de la maladie elle-même. Ainsi, l’acceptation lucide du diabète représente une nécessité. Au sens psychologique, accepter un problème, ce n’est pas renoncer à agir, mais le faire lucidement (« il y a des choses que je ne peux changer ») et efficacement (« ce que je peux changer, je dois m’y engager »).
3- Ce travail de cohabitation avec la pathologie est à recommencer à chacune de ses évolutions : par exemple, pour le diabète, au moment du passage à un traitement injectable. Les médecins, généralistes ou diabétologues, connaissent bien les difficultés de certains de leurs patients à franchir cette étape importante de leur maladie : réticences, craintes et tristesses peuvent alors surgir et représenter autant d’obstacles psychologiques et émotionnels à la bonne conduite des efforts nécessaires lors de cette transition cruciale.
4- Voici quelques exemples cliniques de difficultés psychologiques rencontrées par les patients :
Réticences à accepter le nouveau mode de traitement :
- « Mais pourquoi modifier mon traitement ? Je ne vais pas si mal… »
- « Pourquoi maintenant ? Est-ce qu’on ne peut pas attendre un peu avant de passer à l’insuline ? »
- « On ne peut pas se débrouiller autrement ? Est-ce qu’il n’y a pas d’autres choses à faire pour éviter l’insuline ? Mieux suivre mon régime ? »
- « Ce n’est pas mauvais signe si on me met sous insuline ? J’ai entendu dire que l’insuline, c’était pour les diabètes graves... »
Craintes autour d’un univers que l’on connaît mal :
- « Les piqûres, je n’aime pas trop ça. »
- « J’ai peur d’avoir des hypoglycémies. »
- « En plus, je vais prendre du poids ! »
- « Je suis gêné(e) de devoir me piquer dans la journée avec des gens autour de moi. Que vont-il penser ? »
Tristesses face à un futur qui apparaît incertain et contraignant :
- « Tout ça assombrit mon avenir, ma vie ne sera jamais plus comme avant ».
- « Ça va me compliquer la vie et m’imposer plein de contraintes (sites d’injection, horaires…) ».
- « Ça va réduire ma liberté et faire de moi une personne limitée et handicapée (voyages, travail…) »
- « C’est comme un saut dans le vide. Après l’insuline, il n’y a plus rien à faire, c’est la dernière étape… »
5- La connaissance et la compréhension de toutes ces réactions possibles est nécessaire aux médecins pour aider leurs patients diabétiques à accepter les contraintes et les évolutions de leur maladie, sans renoncer pour autant à mener une vie aussi heureuse que possible…




